-
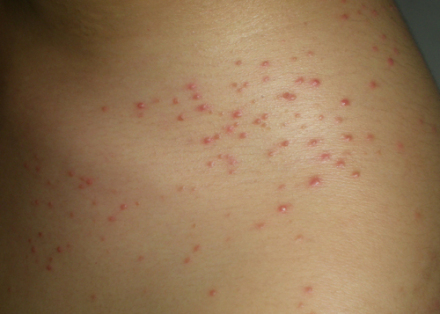
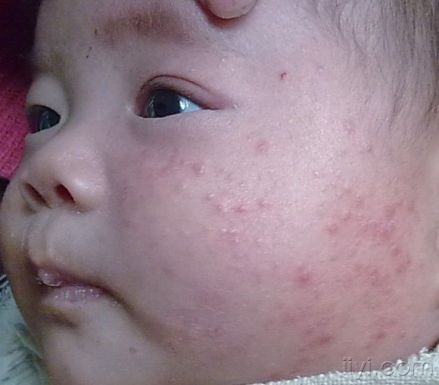
皮疹 编辑
皮疹是皮肤颜色、形态发生局限性变化的一种表现,主要由系统性疾病如过敏反应性疾病、传染性皮肤病、结缔组织病等引起。此外,药物、环境因素和生活方式等也可能引发皮疹。
皮疹的主要症状是皮肤颜色、形态的局限样变化,可能伴有瘙痒、疼痛等。若伴有发热、剧烈瘙痒等症状,且无法缓解并有加重趋势,应及时就医。对于传染病引起的皮疹,需要注意预防传染源。
根据皮疹的不同原因,治疗方法也各异。对于过敏反应型皮疹,常使用抗过敏药物和糖皮质激素药膏;感染性疾病引起的皮疹通常需用抗生素;免疫性疾病导致的皮疹则需用免疫抑制剂。除了药物治疗,还可采用物理疗法如半导体激光照射、红外线照射等。在家庭环境下,应保持皮肤清洁,避免刺激,注意饮食和休息。
皮疹的诊断和治疗需依据具体原因,选择合适的药膏或者治疗方法。例如细菌感染引起的皮疹用抗生素类药膏效果最好,病毒感染引起的皮疹用抗病毒类药膏效果最好,过敏性皮疹用抗组胺类或者激素类药膏最好。因此,对于皮疹应先明确病因,然后进行针对性的治疗。
中医病名:皮疹
就诊科室:皮肤科、感染科、儿科
多发群体:全体人群
常见病因:全身性疾病如过敏反应性疾病、传染性皮肤病、结缔组织病,药物,环境,生活因素
常见症状:瘙痒,疼痛,触痛
相关药物:氢化可的松软膏,氯雷他定,扑尔敏,青霉素,头孢,克林霉素,糖皮质激素,抗疟药,非甾体类抗炎药,环磷酰胺,硫唑嘌呤
斑疹
只有局部皮肤颜色变化,既不高起皮面也无凹陷的皮肤损害,见于斑疹伤寒、丹毒、风湿性多形性红斑等:由于血管扩张而发红的红斑(猩红热、麻疹、药疹等),发生皮下出血的紫斑,等等。紫斑又分为小型的直径在5毫米以下的点状出血或称淤点和直径在5毫米以上的淤血斑或称紫癜。这些斑疹,常由红色或紫色再变为褐色、黄色,直至最后消失。从发疹到消失,有的要两星期,有的只要2-3天。
皮肤色素增多改变皮肤者,叫做色素斑。和色素斑相反,皮肤变白者叫做白斑,其代表是白癜风(寻常性白斑)。
丘疹
丘疹(Papules)是一种较小的实质性皮肤隆起伴有颜色改变的皮肤损害,见于药物疹、麻疹、猩红热、湿疹等。玫瑰疹
玫瑰疹(roseolas)常与胸腹部出现的一种鲜红色、小的(直径多为2~3mm)、圆形斑疹,压之退色。这是对伤寒和伤寒具有重要诊断价值的特征性皮疹。
斑丘疹
斑丘疹(maculopapulae)在斑疹的底盘上出现丘疹为斑丘疹,见于猩红热、风疹及药疹等。荨麻疹
荨麻疹(urticaria)又称风团,是局部皮肤暂时性的水肿性隆起,大小不等,形态不一,颜色或苍白或淡红,消退后不留痕迹,是皮肤速发型变态反应所致,见于异性蛋白性食物、药物或其他物质过敏、虫咬伤等。
皮疹多由全身性疾病引起,比如过敏反应性疾病、传染性皮肤病、结缔组织病等,也可由药物、环境、生活因素引起。
疾病因素
变态反应与过敏性疾病:湿疹、药疹等。
急性发疹性传染性疾病:如猩红热、手足口病、斑疹伤寒、麻疹、风疹等。
感染性疾病:如丹毒、带状疱疹等。
药物因素
固定型药疹常由磺胺类、解热镇痛类、巴比妥类、四环素和硝基咪唑类药物导致,部分药物(如磺胺类)可导致多种类型的药疹。
湿疹型药疹可由首次接触外用青霉素、链霉素、磺胺类药物导致。
麻疹型或猩红热型药疹可以由青霉素、磺胺类、解热镇痛药、巴比妥类药物导致。
环境因素
过度的日晒,会加速皮肤老化,诱发皮疹和色素沉着。
环境污染会对皮肤健康造成不良影响,导致皮疹的发生。
生活方式
日常生活不讲究卫生,不注意保持皮肤的清洁和卫生,容易受病原体感染而出现皮疹。
平时生活不规律、情绪焦虑或睡眠不足,缺乏锻炼,容易导致免疫力下降而使皮肤受损,出现皮疹。
在皮肤接触油烟、洗衣粉、漂白剂等化学性生活用品时,不注意个人防护,不戴口罩、手套等防护用具,容易诱发特异性皮疹。
出现皮疹伴有发热、剧烈瘙痒等症状,无法缓解且有加重趋势,则需要及时就医。
就医准备
就医前清洁皮肤,尽量不涂抹药膏或化妆品,以免影响医师诊治。
就诊科室
成人不伴有发热的皮疹,可就诊于皮肤科。
成人伴有发热的皮疹需要就诊于感染科。
儿童出现的皮疹需要就诊于儿科。
相关检查
体格检查
医生主要会关注皮疹的外观、位置、大小、数量等,同时还会寻找有无特征性的体征来排查病因。如斑疹可见于丹毒,皮肤出现大片红斑,伴发热等全身不适症状;丘疹可见于湿疹,湿疹还有皮肤瘙痒等表现。
还可用洁净、透明度好的玻片压迫皮损部位,观察是否褪色。猩红热、斑疹伤寒、麻疹等疾病引起的皮疹可出现褪色。
特殊检查
皮肤镜检:将皮疹放大数十倍,观察皮损的细微变化,可直接通过图像变化来辅助诊断皮疹是什么病。
病原学检查
通过采集皮肤标本涂片镜检、培养等,观察标本是否存在细菌、病毒、真菌、原虫、立克次体等感染。如检出相关病原体,即可帮助确定导致感染性皮疹的病原体。但并非所有病原体都能通过镜检发现。
分子生物学检查
通过PCR技术,检测病原体的基因序列来确定皮疹相关的病原体,达到明确病原微生物种属的目的。如检测结果符合该种病原体的基因序列,即可确诊是由该种病原体感染引起的皮疹。
变应原测定
当怀疑皮疹为过敏性疾病导致,可进行过敏原检测。阳性反应说明患者对该种受试物质过敏。阴性则表示对试验物无敏感性。
皮疹需要对患者的病史、体格检查、辅助检查如皮肤变应原检查、病原微生物培养等信息进行综合分析、归纳后才能明确诊断。
疾病诊断
变态反应与过敏性疾病如湿疹
该病通过详细询问患者接触史、以及症状确诊。患者出现皮疹前,常有接触过过敏物质,接触部位出现界限清楚的皮疹,范围与接触物大体一致,主要表现为红色斑丘疹,伴有瘙痒,形态单一,去除接触物后皮疹很快消退,符合上述者即可确诊。
急性发疹性传染性疾病如带状疱疹
结合临床表现和实验室检查即可确诊。出现水痘皮疹的特征表现:向心分布、分批出现,斑丘疹痂。同一部位可见斑丘疹、疱疹和结痂同时存在。疱疹刮片实验室病原学检查,可检测到符合水痘病毒的DNA。免疫学血清检测到高滴度的补体结合抗体可确诊。
感染性疾病如丹毒
根据发病急骤,境界清楚的水肿性红斑、伴有全身中毒症状可考虑本病。患者常有足癣或皮肤外伤感染史。出现发热、畏寒、恶心等全身中毒症状。皮疹表面紧张、发亮并迅速向四周蔓延。有时在红斑基础上可发生水疱、大疱或血疱,皮疹灼热、疼痛。好发于小腿及头面部,婴儿常见于腹部。结合以上病史与症状可确诊。
免疫性疾病如红斑狼疮
依据皮损特点及分布、实验室检查可作出诊断。红斑狼疮的皮疹复杂多样,主要表现为面部蝶形红斑、丘疹鳞屑型或环形红斑型皮疹。丘疹鳞屑型开始为小丘疹,渐扩大成大小、形状不一的红斑或斑块,表面脱屑。实验室检查可有贫血、白细胞减少、血沉增快,补体C3、C4下降。组织病理显示表皮-真皮界面液化变性显著,真皮血管及附属器周围淋巴细胞浸润。
鉴别诊断
该病表现为局部红肿,易与丹毒混淆。蜂窝织炎浸润较深,而丹毒较浅。且蜂窝织炎化脓现象明显,皮损中央部位最重,而丹毒化脓现象不明显。
表现为黄色、红色或淡红色结节,个别表现为丘疹,容易与皮疹混淆。但皮肤纤维瘤直径比普通的皮疹大,更深,生长缓慢,极少自行消退,且克隆性分析性质为肿瘤。
起病初期皮肤损害类似于皮疹,但银屑病的皮肤损害上覆盖有较厚的银白色鳞屑,呈现出层状、蜡滴现象和薄膜现象。
寻常疣
皮肤损害表现为灰褐色、棕色或皮色丘疹,容易与普通皮疹混淆。寻常疣的皮肤损害比普通皮疹更坚硬,呈现出乳头瘤状增生。且角质层更厚。
皮疹主要是针对病因进行治疗,常见治疗方法包括药物治疗和物理治疗。
家庭处理
用温水清洁皮肤。
忌用手挤压及搔抓,在症状好转前不使用化妆品。
不进食异种蛋白食物,避免辛辣刺激性食物,多饮水。
注意休息,保持室内空气新鲜,温度和湿度适宜。
专业治疗
过敏反应引起的皮疹
如湿疹、药疹等,可局部涂抹抗过敏药物和糖皮质激素药膏,比如氢化可的松软膏。还可涂抹炉甘石洗剂。还可口服抗组胺药物,如氯雷他定、扑尔敏。补充钙剂和维生素C,重者可给予糖皮质激素治疗。
感染性疾病引起的皮疹
如丹毒等,可选用抗感染药物如青霉素、头孢或克林霉素等抗生素,口服或静点。需持续用药2周,防止复发。可采用半导体激光照射、红外线等物理疗法。
免疫性疾病引起的皮疹
如红斑狼疮需使用糖皮质激素、抗疟药、非甾体类抗炎药等,病情严重、顽固或糖皮质激素疗效差者可使用免疫抑制剂,如环磷酰胺、硫唑嘌呤等。
注意事项
对于一种皮疹,要先明确皮疹的原因,才能判断药膏的疗效。细菌感染引起的皮疹用抗生素类药膏效果最好。病毒感染引起的皮疹用抗病毒类药膏效果最好,过敏性皮疹用抗组胺类或者激素类药膏最好。应该根据不同的病因选择合适的药膏。
1、本站所有文本、信息、视频文件等,仅代表本站观点或作者本人观点,请网友谨慎参考使用。
2、本站信息均为作者提供和网友推荐收集整理而来,仅供学习和研究使用。
3、对任何由于使用本站内容而引起的诉讼、纠纷,本站不承担任何责任。
4、如有侵犯你版权的,请来信(邮箱:baike52199@gmail.com)指出,核实后,本站将立即删除。