-
子宫肌瘤 编辑
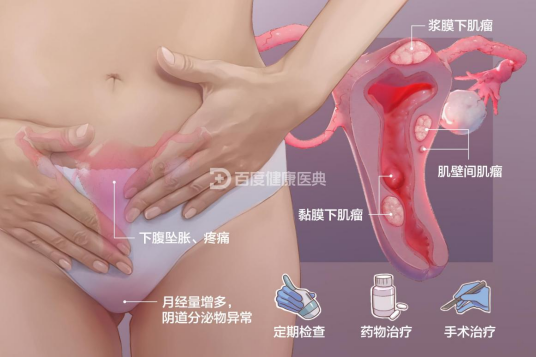
子宫肌瘤是来自子宫平滑肌组织的良性增生。该疾病主要影响30至50岁的女性,尽管20岁以下的群体中较少见,但仍可能发病。潜在的患者可能无明显症状,而是通过体检发现疾病。子宫肌瘤的分类主要依据肌瘤与子宫壁的关系进行分类,如肌壁间肌瘤、浆膜下肌瘤和黏膜下肌瘤等,其中肌壁间肌瘤最常见,发生率为60%至70%。
子宫肌瘤患者多数没有症状,部分患者表现包括月经异常、白带增多、腹部肿块和下腹坠胀等症状。当肌瘤压迫膀胱、直肠时,可导致尿频、排尿困难、排便疼痛和便秘等。
关于病因,尽管确切原因尚未确定,但可能与遗传易感性、性激素水平和干细胞功能失调有关。性激素分泌旺盛的生育年龄女性相比,患病率更高。治疗方法包括药物治疗和手术治疗,药物主要用于改善症状和缩小肌瘤体积,手术治疗适用于症状严重影响生活质量的患者。
中医病名:子宫肌瘤
外文名:Uterine myoma,Fibroid
就诊科室:妇科
多发群体:30~50岁妇女,未生育或晚育的妇女等
常见病因:可能与遗传易感性、性激素水平、干细胞功能失调有关
常见症状:多数患者无自觉症状,部分患者可能出现月经异常、腹部肿块、白带增多、下腹坠胀等表现
相关药物:促性腺激素释放激素类似物(GnRH-a)、米非司酮、非甾体抗炎药、止血药、复方口服避孕药、左炔诺孕酮宫内缓释系统、补充铁剂
确切病因尚不明确,可能与遗传易感性、性激素水平、干细胞功能失调有关。
发病原因
遗传因素
以下研究结果提示此疾病与遗传相关:
子宫肌瘤患者的女儿患病风险大;
同卵双胞胎女性不仅在外观上更相似,且同时发生子宫肌瘤的概率,远高于异卵双胞胎;
子宫肌瘤与人类种族密切相关,黑色人种多发;
40%~50%患者存在染色体结构异常。
性激素水平
以下证据均提示肌瘤可能与雌、孕激素有关,但确切机制尚未明了:
性激素分泌旺盛的生育年龄多发,青春期前少见;
怀孕时,雌、孕激素分泌量增加,肌瘤有增大倾向;
近期服用性激素类药物,会引起肌瘤增大;
近期服用抑制性激素分泌的药物,会引起肌瘤缩小。
干细胞突变
有研究揭示子宫肌瘤可能由单一干细胞的突变导致。
诱发因素
以下因素均可能导致子宫肌瘤患病风险升高:
年龄>40岁;
初潮年龄小;
未生育或晚育;
肥胖;
患有多囊卵巢综合征;
接受激素补充治疗患者;
黑色人种;
有子宫肌瘤家族史。
部分患者无症状,仅在体检时发现,有时可在怀孕产检时发现。患者症状与肌瘤的大小、数量、部位、生长速度及肌瘤是否变性有关。
多发性子宫肌瘤患者,子宫内会出现两个及以上的肌瘤,且这些肌瘤可能大小不同,生长在不同部位,属于不同类型。子宫肌瘤主要有以下典型症状:
月经异常
月经量增多;
每次月经持续时间延长;
月经间隔的周期缩短;
非月经期出现阴道不规则出血;
痛经。
阴道分泌物异常
白带增多;
感染时可出现脓样白带;
若肌瘤溃烂、坏死、出血,可有血性或脓血性、伴有恶臭的阴道流液。
压迫症状
子宫肌瘤压迫膀胱、输尿管,可导致尿频、尿急、排尿困难、尿液潴留;
子宫肌瘤压迫直肠,可出现排便疼痛、便秘等症状。
下腹部不适
下腹坠胀、疼痛,腰酸背痛,经期可加重;
肌瘤较大时,可触及下腹部肿块,有时肌瘤可脱出阴道出现外阴脱出肿物。
影响妊娠
突入子宫腔的肌瘤,可妨碍受精卵着床,影响生育;
靠近宫颈口的肌瘤,可能造成产道梗阻、难产;
产后出血;
早产。
通常情况下,医生根据患者的临床症状或体征即可对子宫肌瘤进行诊断,之后可能会通过辅助检查进一步了解病情。
就医指征
出现以下情况须及时就医:
持续骨盆疼痛;
长期月经异常:经量多、经期长或痛经;
非经期阴道出血;
膀胱排空困难;
阴道出血严重或突然出现剧烈的骨盆疼痛。
诊断流程
医生会首先询问症状相关的问题:
是否有月经异常症状及持续时间;
是否存在其他症状,如腹痛、尿频、排尿困难等;
是否存在下腹坠胀、腰背酸痛,症状与月经周期是否有联系。
之后,医生会询问患者个人病史资料:
年龄;
初潮年龄,是否生育;
是否有肌瘤家族史或曾患子宫肌瘤;
是否患有多囊卵巢综合征或其他疾病;
是否正在接受激素治疗;
是否曾对疾病进行过治疗,效果如何;
有无生育需求及是否备孕中。
为明确诊断,医生可能建议患者进行以下检查:
妇科体格检查,了解子宫及肿块的情况。
进行超声、磁共振检查,了解肌瘤的数量、位置、大小等。
长期月经异常的患者,可能会进行抽血检查,了解有无贫血及激素水平等。
必要时可能需宫腔镜、病理活检等排查恶性变。
妇科
相关检查
医生通过检查可以大致了解子宫情况及肿块的大小、质地、数目、是否有粘连,还可观察到子宫颈及宫颈口的肿物情况。
超声
是诊断子宫肌瘤的常用方法,不仅具有较高的敏感性和特异性,还可以将子宫肌瘤与其他盆腔肿块进行区分。
MRI
能发现直径0.3cm的肌瘤,且对于肌瘤的大小、数量及位置能准确辨别。但费用高,且金属宫内节育器可对检查结果有一定影响。
子宫镜(宫腔镜)
可通过宫腔镜直接观察宫腔内情况,还可以镜下进行子宫内膜定位活检,必要时还可进行相关治疗。
宫腔镜一般在月经干净后一周内进行最佳,术前3天禁止性生活。
腹腔镜
腹腔镜可以仔细观察肌瘤大小、位置、与周围脏器的关系,腹腔镜下也可同时了解输卵管的情况。
在月经干净3~7天内进行检查,腹腔镜当日清晨不要吃饭、喝水。
子宫输卵管造影
对诊断子宫黏膜下肌瘤有一定的价值,通过显影情况可了解子宫腔形态和输卵管是否通畅。
患者月经干净3~7天后可行子宫输卵管碘油造影,检查前3日禁止性生活。
鉴别诊断
妊娠子宫
子宫肌瘤体积过大,可触及下腹部包块,外观看起来好像孕妇的肚子变大。但子宫肌瘤可能会出现异常分泌物,应该与妊娠先兆流产鉴别。
妊娠有停经史,早孕反应,借助尿或血hCG测定、超声等可鉴别。
无月经改变,肿瘤呈囊性,位于子宫一侧,可借助超声鉴别诊断,必要时可行腹腔镜检查进行诊断。
子宫腺肌病
子宫腺肌病患者子宫存在较硬的结节隆起,有经量增多和经期延长症状,有进行性加重的痛经,超声检查可鉴别。
有时子宫肌瘤和子宫腺肌病可同时存在。
子宫恶性肿瘤
子宫肉瘤
一种恶性肿瘤,好发于围绝经期妇女,生长迅速,患者有腹痛、腹部肿块及阴道不规则流血。超声及核磁共振检查有助于鉴别。
子宫内膜癌
好发于老年妇女,主要症状为绝经后阴道流血。诊断性刮宫有助于鉴别。
但更年期妇女肌瘤与子宫内膜癌可合并存在。
有不规则阴道流血及白带增多、阴道异常排液等症状。经超声、宫颈细胞学刮片检查、宫颈活检及分段诊刮可鉴别。
子宫肌瘤的治疗需根据患者的年龄、生育要求、症状及肌瘤的部位、大小综合考虑。
一般治疗
无症状的肌瘤患者一般无需治疗,但每3~6个月需进行一次肌瘤检查,当发现肌瘤增大或出现症状时可考虑进行治疗。
药物治疗
药物治疗主要用于以下情况:
存在月经过多、贫血和压迫症状,但不愿手术者;
在手术前,服用药物纠正贫血、缩小肌瘤和子宫体积;
肌瘤患者孕前,用药缩小肌瘤体积,做妊娠准备;
多发性子宫肌瘤剔除术后,服用一定药物预防肌瘤近期复发;
不能手术治疗者。
患者可在医生指导下使用以下药物进行治疗。
缩小肌瘤体积的药物
促性腺激素释放激素类似物(GnRH-a)
应用指征:缩小肌瘤以利于妊娠;术前用药控制症状、纠正贫血;术前用药缩小肌瘤,降低手术难度。
不良反应:用药后可引起绝经综合征,患者出现潮热、盗汗、焦虑等更年期表现。长期使用可引起骨质疏松等不良反应,故不推荐长期用药。
米非司酮
可作为术前用药或提前绝经使用,但不宜长期使用,因长期应用可增加子宫内膜病变风险。
改善月经过多的症状的药物
非甾体抗炎药;
止血药,如氨甲环酸等;
复方口服避孕药;
左炔诺孕酮宫内缓释系统;
补充铁剂,纠正贫血。
手术治疗
以下情况医生可能建议手术治疗:
因子宫肌瘤导致月经多、异常出血、贫血,经药物治疗无效者;
因肌瘤造成不孕、反复流产;
肌瘤直径≥4cm,但有生育需求;
肌瘤过大,压迫膀胱、直肠,引发系列症状严重影响正常生活;
严重腹痛、性交痛或长期慢性腹痛、子宫肌瘤蒂扭转引起的急性腹痛;
绝经后肌瘤继续生长着,疑有恶变。
妊娠合并子宫肌瘤,绝大多数孕妇无需特殊处理,但应定期监测肌瘤大小、与胎盘的关系及母儿状况。若出现以下情况需要进行手术治疗:
肌瘤生长迅速,怀疑恶变;
肌瘤红色变性坏死,保守治疗无效;
发生肌瘤蒂扭转、继发感染,保守治疗无效;
肌瘤增大压迫邻近器官,出现严重症状。
肌瘤切除术
对于适用于希望保留生育功能患者,多开腹或腹腔镜下进行切除。
黏膜下肌瘤多采用子宫镜下切除。
子宫切除术
适用于不需保留生育功能或怀疑恶变者,必要时可于术中行冷冻切片组织学检查。术前应排除宫颈上皮内病变、宫颈癌、子宫内膜癌。
肌瘤数目多、肌瘤直径大(>10cm)、特殊部位的肌瘤、盆腔严重粘连手术难度增大、未来妊娠有子宫破裂风险者及可能存在肌瘤恶变者,需进行开腹手术。
其他治疗
子宫动脉栓塞术(UAE)
通过阻断子宫动脉及其分支,减少肌瘤的血供,延缓肌瘤的生长,缓解症状。
不建议有生育要求的患者应用。
高能聚焦超声(HIIFU)
也叫海扶刀,在超声或MRI引导下,利用高强度超声波作用于肌瘤,导致其坏死,逐渐吸收和瘢痕化,是一种无创治疗,适用于要求保留子宫的患者。但有肌瘤残留、复发风险。
类似的治疗方法还有微波消融等。
中医治疗
该疾病的中医治疗暂无循证医学证据支持,但一些中医治疗方法或药物可缓解症状,建议到正规医疗机构,在医师指导下治疗。
子宫肌瘤是妇科常见的良性肿瘤,很多人并没有自觉症状,体检时才能发现,绝经后,随体内性激素水平降低,肌瘤可萎缩或消退。
子宫肌瘤有一定恶变率,发生率一般认为<0.50%(0.13%~2.02%)。
有生育要求的患者,经过药物或肌瘤去除手术等治疗后,一般预后良好,还能保留一定的生育能力,但有复发可能。
对于无生育要求的患者,若子宫肌瘤症状严重,可通过子宫切除术彻底根治。
并发症
感染
因出血导致病菌侵入,可引起子宫内膜炎、附件炎,黏膜下肌瘤排入阴道也易发生继发感染。
继发性贫血
一些子宫肌瘤患者,由于长期月经过多,可导致继发性贫血,严重者全身乏力、面色苍白。
瘤体扭转
由于体位变化、重力作用等原因,一些带蒂子宫肌瘤可在其蒂部发生扭转,患者可出现急性下腹痛,需急诊手术治疗。
妊娠期妇女合并子宫肌瘤,如发生急性腹痛,亦有可能是子宫肌瘤蒂扭转,在诊治时需引起注意。
妊娠合并子宫肌瘤的并发症
妊娠期间,雌、孕激素水平明显增高、子宫平滑肌细胞肥大、血液循环增多等因素,可引起子宫肌瘤体积快速增大,且容易引起子宫肌瘤变性。
若妊娠合并子宫肌瘤,会造成孕期阴道出血、腹痛、胎盘早剥、胎儿生长受限等,从而增加了难产率、剖宫产率和早产率。
子宫肌瘤合并妊娠应按高危孕妇进行管理。
参考来源:
1、本站所有文本、信息、视频文件等,仅代表本站观点或作者本人观点,请网友谨慎参考使用。
2、本站信息均为作者提供和网友推荐收集整理而来,仅供学习和研究使用。
3、对任何由于使用本站内容而引起的诉讼、纠纷,本站不承担任何责任。
4、如有侵犯你版权的,请来信(邮箱:baike52199@gmail.com)指出,核实后,本站将立即删除。