-
隐睾 编辑
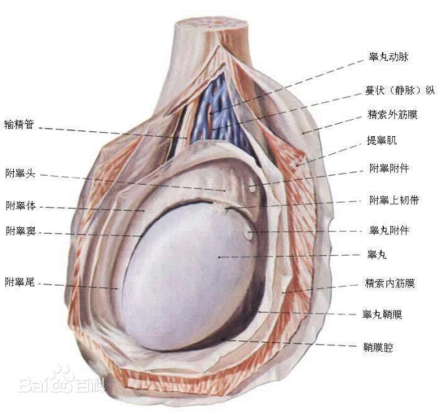
隐睾是指睾丸未下降至阴囊,包括睾丸下降不全和睾丸异位。临床上绝大多数隐睾为睾丸下降不全。异位睾丸最常位于腹股沟浅表小窝内。80%的隐睾可被触及,20%不可被触及,大约20%不可触及睾丸是睾丸缺如,30%是睾丸萎缩。儿童可以回缩睾丸,通常只需要随访以证明睾丸处于正常状态而没有回缩即可。诊断双侧无睾症时,必须确认其男性染色体核型,有必要进行内分泌学评估,以助于判断单侧或双侧睾丸是否存在。
隐睾主要表现为患侧阴囊扁平、皮肤皱褶少、空虚,无法触及睾丸。除较大年龄患儿可能偶诉短暂胀痛或出现并发症外,多数隐睾患儿无自觉症状。
常用治疗方式有激素治疗与手术治疗。少数未手术隐睾者发生睾丸萎缩、坏死。已成功行睾丸下降固定者,9%~15%单侧和46%双侧隐睾可发生无精子症。隐睾下降固定手术不能降低患睾丸肿瘤的风险,但可以使睾丸肿瘤更易被检出。
中医病名:隐睾
外文名:cryptorchidism;undescendedtestis
就诊科室:泌尿外科
多发群体:早产男婴隐睾可高达45.3%;出生体重<1500g的男婴,隐睾发生率可高达60%~70%;出生体重<900g的男婴,则为100%
常见病因:一般认为是由遗传与内外环境因素共同作用的结果
传染性:无
根据体格检查可分为睾丸下降不全、睾丸缺如、睾丸异位。
睾丸下降不全:系指出生后睾丸未降至阴囊而停留在下降途中的某一部位,包括停留在腹腔内者。一般临床上常将睾丸下降不全称为隐睾。在腹股沟区向阴囊方向推挤睾丸,若能进入阴囊,但松开后,睾丸又退回腹股沟区,称为滑动性睾丸(属于隐睾);松开后,如果可以在阴囊内停留,称为回缩性睾丸(非真性隐睾),
睾丸缺如是指一侧或两侧无睾丸。
睾丸异位是睾丸离开正常下降途径、到达会阴部、股部、耻骨上、甚至对侧阴囊内。
健康足月男婴隐睾的发生率为3.4%~5.8%,早产男婴隐睾的发生率明显增加,可高达45.3%;出生体重<1500g的男婴,隐睾发生率可高达60%~70%;出生体重<900g的男婴,则为100%。随着年龄的增长,大部分出生时存在隐睾的男婴,其睾丸可能会自发下降,到1周岁时隐睾发生率下降至约1%,成年人隐睾发生率约为0.7%。隐睾大多为单侧,右侧发生率略高于左侧,双侧发生率约为15%。
常表现为患侧阴囊扁平,单侧者左、右侧阴囊不对称,双侧隐睾阴囊空虚、瘪陷,通常无自觉不适感。但若并发腹股沟疝、隐睾扭转、隐睾损伤等情况,则可能引起疼痛、发热、呕吐等相应表现。此外隐睾还有引发不育、睾丸癌的可能。
典型症状
没有并发症的隐睾患者一般无自觉症状。主要表现为患侧阴囊扁平,单侧者左、右侧阴囊不对称,双侧隐睾者阴囊空虚、瘪陷。
若并发腹股沟斜疝时,活动后患侧出现包块,伴胀痛不适,严重时可出现阵发性腹痛、呕吐、发热。
若隐睾发生扭转,如隐睾位于腹股沟管或外环处,则主要表现为局部疼痛性肿块,患侧阴囊内无正常睾丸,胃肠道症状较轻。如隐睾位于腹内,扭转后疼痛部位在下腹部靠近内环处,右侧腹内型隐睾扭转与急性阑尾炎的症状和体征颇为相似,主要区别是腹内隐睾扭转压痛点偏低,靠近内环处。此外,患侧阴囊内无睾丸时应高度怀疑腹内睾丸扭转。
诊断流程
本病的诊断一般不困难。对于摸不到睾丸的隐睾与睾丸缺如的鉴别应予重视,后者不需要手术。
相关检查
体格检查
体格检查是确诊隐睾、鉴别回缩性睾丸的唯一方法,也是区分可触及睾丸和不可触及睾丸的可靠方法。
可触及睾丸的体格检查
将患儿置于平仰卧位或双腿交叉卧位,在腹股沟区采用“挤牛奶样”手法从内环口向阴囊方向推挤,一般腹股沟管内的隐睾可触及。而对于仰卧位下无法触及的睾丸,可能在蹲位或坐位时触摸到。若能将睾丸推入阴囊,但松手后睾丸又退缩回腹股沟区,称为滑动性睾丸(滑动性隐睾),属于隐睾范畴;若松手后睾丸能在阴囊内停留,称为回缩性睾丸,非真性隐睾。
不可触及睾丸的体格检查
如果在腹股沟区未触及睾丸,应注意排查有无异位睾丸的可能,需仔细检查耻骨区、股部、会阴部。诊断性腹腔镜检查是确定腹腔内隐睾、睾丸缺如或萎缩的可靠手段,精索血管盲端未见睾丸组织是睾丸缺如的诊断依据。若精索血管末端见囊皮样组织而无睾丸实质,可能为睾丸萎缩。
影像学检查
超声对睾丸体积测定有一定参考价值,但不能仅靠超声检查诊断隐睾并选择手术方式。CT、MRI检查对于隐睾的诊断价值不大。影像学检查并不能完全确认睾丸是否存在,同时也可能无法确定隐睾位置。
回缩性睾丸
小儿因提睾肌反射比较活跃,受到某些刺激,如寒冷或惊吓后,提睾肌收缩,可将本来位于阴囊内的睾丸提至阴囊近端,甚至进入腹股沟管内,临床表现颇似隐睾。但如仔细检查或经热敷后,可将睾丸推回阴囊内,松手后睾丸可在阴囊内停留一段时间,此称为回缩性睾丸,多见于学龄期前后儿童。
无睾症
隐睾常需与无睾症进行鉴别。无睾症患者也常有男性不育表现,体格检查可有阴囊发育不良,阴囊内无睾丸,部分患者还可有阴茎小、无阴毛生长等情况。通过影像学及人绒毛膜促性腺激素试验等方法有助于鉴别。
异位睾丸
仔细探查股部、耻骨部、会阴部,以除外异位睾丸,异位睾丸是指睾丸在下降过程中,受某种因素干扰,偏离正常途径未进入阴囊,而异位于耻骨部、会阴部。异位睾丸离开了睾丸自然下降通路,多能适应睾丸的功能活动。
保留生育能力的理想年龄是在出生后12~24个月。睾丸的自发下降在出生后3个月内即可完成。睾丸未降的决定性治疗应在出生后6~12个月间完成,此时间是行睾丸下降固定术的最佳时间。
激素治疗
隐睾可伴有下丘脑-垂体-性腺轴异常,激素治疗采用HCG、LHRH或两者合用。指南推荐βHCG用于不可触及隐睾或一些重做手术病例的术前准备,其增加睾丸血供,便于手术。
手术治疗
对于出生后6个月,睾丸仍未下降至阴囊者,应及早手术。对于青春期隐睾患者,一经发现及时行睾丸下降固定术,术中如发现睾丸已萎缩或不能下降引入阴囊,必要时可施行睾丸切除术。
开放手术睾丸下降固定术 可触及隐睾者行睾丸下降固定术。一般进腹股沟入路,在腹股沟行斜切口,游离精索,结扎未闭的鞘状突或疝囊,无张力放置固定睾丸于阴囊。
腹腔镜手术 适应证:所有不可触及的睾丸;可疑间性(intersex)的诊断;活检或腹腔内高位睾丸切除。禁忌证:急性感染,凝血异常,既往有腹部手术史,疑有腹膜粘连。
自体睾丸移植 适用于高位隐睾。结扎睾丸血管,将睾丸游离移入阴囊,吻合睾丸血管与腹壁下动脉。这不是广泛采用的方式,不推荐作为常规手术方式。
日常
良好的护理能够减轻患者的不适症状,同时促进疾病的恢复。患者日常生活中要注意保持良好的心态,养成良好的生活习惯,定期复诊,如有不适及时报告医生。
心理护理
该病累及男性患者的睾丸,并且该病可能对生育及性生活产生一定的影响,患者往往由于担心自身的病情,而出现焦虑、恐慌等负面情绪。日常生活中家属要注意患者的情绪变化,了解患者的心理需要,鼓励患者积极的配合治疗,向患者介绍相关的成功案例,消除患者的疑虑。在生活上尽量做到体贴关怀,满足他们的需要,使患者丢掉思想包袱,振作精神,让患者能认识到治疗的必要性和重要性,从而以良好的心态积极主动配合治疗,达到治疗的目的。
用药护理
患者遵医嘱用药,不可自行滥用药物。使用化疗药物的患者,会有一些不良反应的出现,日常生活中注意监测,如有严重不适及时报告医生。
术后护理
睾丸术后患者出血较多,患者及家属应当充分观察出血情况,如有异常及时报告医生。
应尽量卧床休息,避免自行或协助翻身,减少咳嗽,呼吸不能过大过猛并随时注意敷料干湿度,以防止出血发生。
有条件的患者可自行监测血压、脉搏、呼吸,并记录。患者每一小时做一次深呼吸,预防术后肺部并发症发生。
手术后有较长时间疼痛,可遵医嘱使用止痛剂,患者向医生了解药物用量及副作用,避免自行滥用药物。
生活管理
恢复期间,建议患者减少运动,避免拉伸和震荡阴囊。
家属帮助患者活动手、腿等以促进血液循环。
日常生活中加强皮肤护理,如汗多内衣易被渗湿,家属应及时帮助患者更换,保持衣裤和床单清洁、干燥,让患者保持舒适。
阴囊肿胀、疼痛明显的患者建议着宽松的内裤,以免挤压睾丸。
日常生活中注意休息,保证充足的睡眠,增强自身抗病能力,促进疾病的恢复。
一般预后
大部分隐睾会在出生后3个月内自行下降,但出生后6个月继续下降的机会明显减少,1岁后发病率降至约1%。需要注意的是,隐睾恶变的风险较常人高,早期积极的治疗能在一定程度上降低风险。
治愈性
少数未手术隐睾发生睾丸萎缩、坏死。已成功行睾丸下降固定者,9%~15%单侧和46%双侧隐睾可发生无精子症。隐睾下降固定手术不能降低患睾丸肿瘤的风险,但可以使睾丸肿瘤更易被检出。
危害性
隐睾会使睾丸发生恶变的风险增加。
隐睾对男性的生殖功能有一定的影响。
自愈性
部分新生儿在出生后的3个月内,睾丸可慢慢降至阴囊内。
复发性
使用激素药物治疗的患者,可能会复发。
并发症
生育能力下降或不育
腹腔内的温度较阴囊内高1.5~2.5℃,妨碍精子生成。一般而言,双侧隐睾者生育能力明显下降,但如隐睾位置较低,经适当治疗后,可望保留部分生育能力。单侧隐睾的生育能力除隐睾位置之外,还受对侧降入阴囊内睾丸与附睾的发育与成熟程度的影响,如附睾与睾丸附着变异,即使对侧睾丸生殖细胞发育正常,也无法将成熟的精子向外输送。
隐睾伴有鞘状突未闭
发生率很高,如果肠管疝入,发生嵌顿者并不少见,而且容易引起肠坏死,也可压迫精索血管,使隐睾进一步萎缩,严重者导致睾丸梗死。
由于睾丸处在腹股沟管内或耻骨结节附近,比较表浅、固定,容易受到外力的直接损伤。
隐睾扭转
未降睾丸发生扭转的概率较阴囊内睾丸高21~53倍。隐睾扭转一般表现为腹股沟部疼痛性肿块,颇似腹股沟疝嵌顿,但无明显肠胃道症状。右侧腹内隐睾扭转,其症状与体征颇似急性阑尾炎,在小儿急腹症中,应予鉴别,如阴囊内有正常睾丸,可除外隐睾扭转。
隐睾恶变
隐睾恶变成睾丸肿瘤,比正常睾丸高18~40倍。高位隐睾,特别是腹内隐睾,更容易恶变。隐睾恶变的发病年龄多在30岁之后,6岁以前行睾丸固定术,而后发生恶变者,比7岁以后手术低得多。
精神与心理影响
阴囊空虚及睾丸位置、大小的异常,可使隐睾患者产生自卑心理,对不育的忧虑引起精神上的痛苦。
参考来源:
1、本站所有文本、信息、视频文件等,仅代表本站观点或作者本人观点,请网友谨慎参考使用。
2、本站信息均为作者提供和网友推荐收集整理而来,仅供学习和研究使用。
3、对任何由于使用本站内容而引起的诉讼、纠纷,本站不承担任何责任。
4、如有侵犯你版权的,请来信(邮箱:baike52199@gmail.com)指出,核实后,本站将立即删除。